Možda vam se desilo da nakon obroka osetite jak pritisak ili probadajući bol u gornjem delu stomaka koji se širi ka leđima, dolazi u talasima i traje dugo.
U početku ste pomislili da je želudac, da ste se prejeli ili da je vam je nešto „teško palo“ na stomak. Ali onda se bol ponovila posle sledećeg obroka, pa posle još jednog. I nastavila da se javlja – i uvek posle jela. Uz to, bol prate i mučnina, slabost, nelagodnost.
U mnogim slučajevima, ovakvi simptomi mogu da ukazuju na problem sa pankreasom, a bol u tom delu tela posle jela nije nešto što treba trpeti i ignorisati.
Važno je da pravilno prepoznate signal za uzbunu i napravite razliku između obične digestivne smetnje i ozbiljnog problema.
U ovom tekstu detaljno objašnjavamo sve što treba da znate – gde se tačno javlja bol kada boli pankeras, koji su uzroci i kada je pravo vreme da se javite lekaru.
Gde se nalazi pankreas i koja je njegova funkcija?
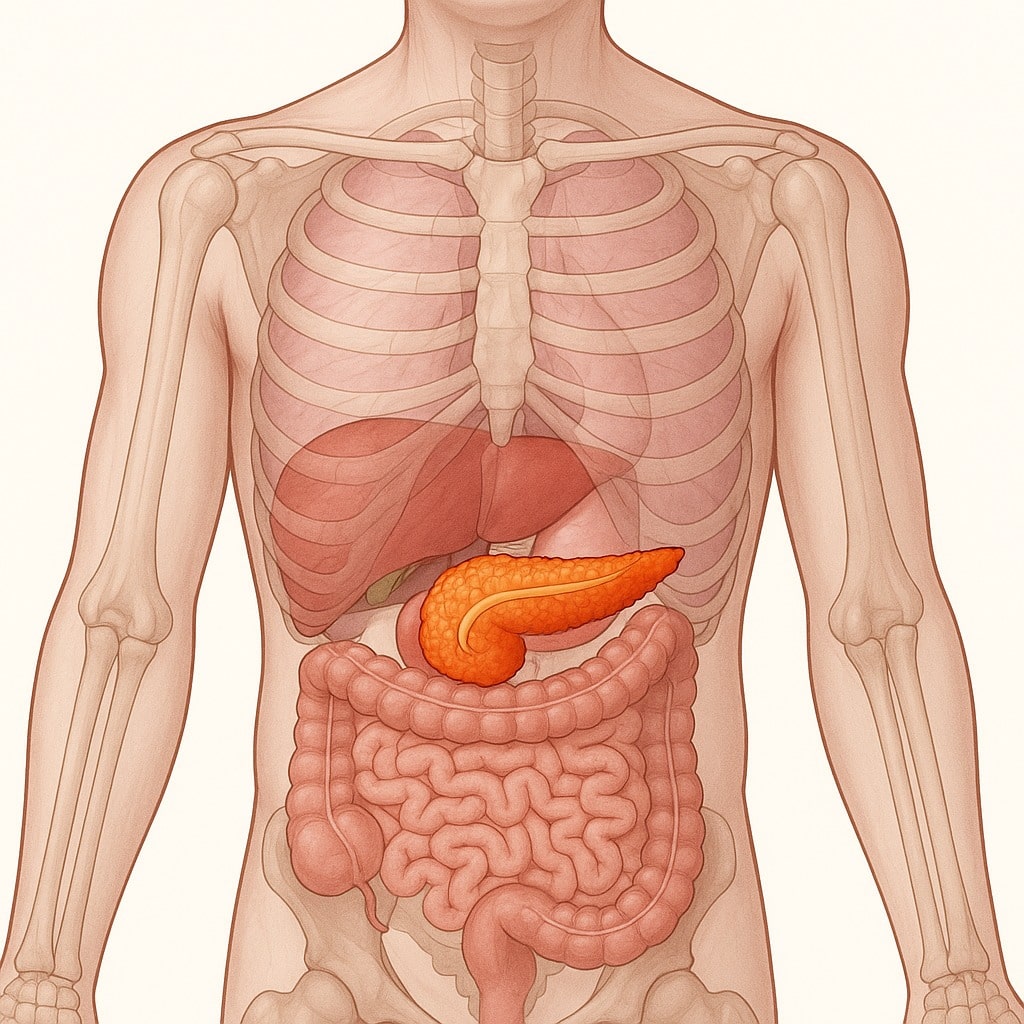
Pankreas je žlezda koja se nalazi duboko u trbušnoj šupljini, iza želuca, u nivou gornjeg dela stomaka. Dugačak je oko 15 – 20 cm i ima oblik spljoštene kruške.
Njegova lokacija ga čini „nevidljivim“ u svakodnevnom funkcionisanju, ali i potencijalno opasnim kada se pojave problemi, jer simptomi mogu biti nejasni i lako ih je pomešati sa čirom u želucu, disjus hernijom i problemima sa srcem.
Pankreas je važan jer proizvodi enzime koji su ključni za razgradnju masti, ugljenih hidrata i proteina u tankom crevu. Bez tih enzima, varenje postaje otežano, a hranljive materije se slabije apsorbuju.
Pored digestivne uloge, pankreas je odgovoran i za proizvodnju insulina – hormona koji reguliše nivo šećera u krvi. Ako pankreas ne radi kako treba, može doći do problema sa šećerom – hiperglikemije ili čak razvoja dijabetesa.
Zbog važnosti ovog organa za celokupno funkcionisanje ljudskog organizma, bol u ovom delu tela nikada ne treba olako shvatati.
Koji su najčešći uzroci bola u pankreasu posle jela?
Kada se bol u gornjem stomaku javlja neposredno posle jela i redovno se ponavlja, to je važan signal koji nikad ne treba zanemariti.
Pankreas reaguje na unos hrane jer upravo tada počinje da luči enzime koji razlažu masti, proteine i ugljene hidrate. Ako pankreas ne funkcioniše kako treba – bilo zbog upale, oštećenja, opstrukcije ili prekomernog naprezanja – to često izaziva bol.
Akutni pankreatitis – nagla upala koja zahteva brzu reakciju

Akutni pankreatitis je iznenadna upala pankreasa koja se najčešće javlja kao posledica opstrukcije pankreasnog kanala – najčešće od strane žučnog kamenca, usled konzumacije alkohola ili visokog nivoa triglicerida u krvi.
Kada se enzimi koje pankreas luči aktiviraju prerano, još dok su unutar same žlezde, oni počinju da „vare“ tkivo pankreasa iznutra, što izaziva upalnu reakciju, otok i jak bol.
Ova upala može brzo napredovati i izazvati komplikacije poput nekroze, infekcije, pa čak i sistemske upalne reakcije koja može da zahvati i druge organe. Bol se javlja iznenada, najčešće nakon obilnog ili masnog obroka i karakteristično se širi prema leđima.
Klinički znaci koji ukazuju na ovu upalu su:
Povišena amilaza i lipaza u krvi, bol u epigastrijumu koji traje više sati, mučnina, povraćanje i visoka temperatura.
Hronični pankreatitis – postepeno oštećenje funkcije pankreasa

Hronični pankreatitis je dugotrajna inflamacija koja vremenom uništava strukturu i funkciju pankreasa. Najčešće je posledica redovne konzumacije alkohola, ali može nastati i usled genetskih poremećaja, autoimunih stanja ili kao komplikacija ponovljenih epizoda akutnog pankreatitisa.
Za razliku od akutne forme, bol kod hroničnog pankreatitisa nije uvek jak, ali je uporan i povezan sa gubitkom funkcije pankreasa.
Vremenom dolazi do smanjene sekrecije enzima, loše probave, gubitka telesne mase i razvoja dijabetesa tipa 3c – sekundarni dijabetes izazvan oštećenjem pankreasa.
Bol koji karakteriše ovakvu upalu je dubok, tup i lokalizovan u gornjem delu stomaka. Često se pojačava nakon jela, a kod nekih ljudi se bol smanjuje u sedećem položaju s blago nagnutim torzom unapred.
Žučni kamenac – mehanička blokada pankreasnog kanala
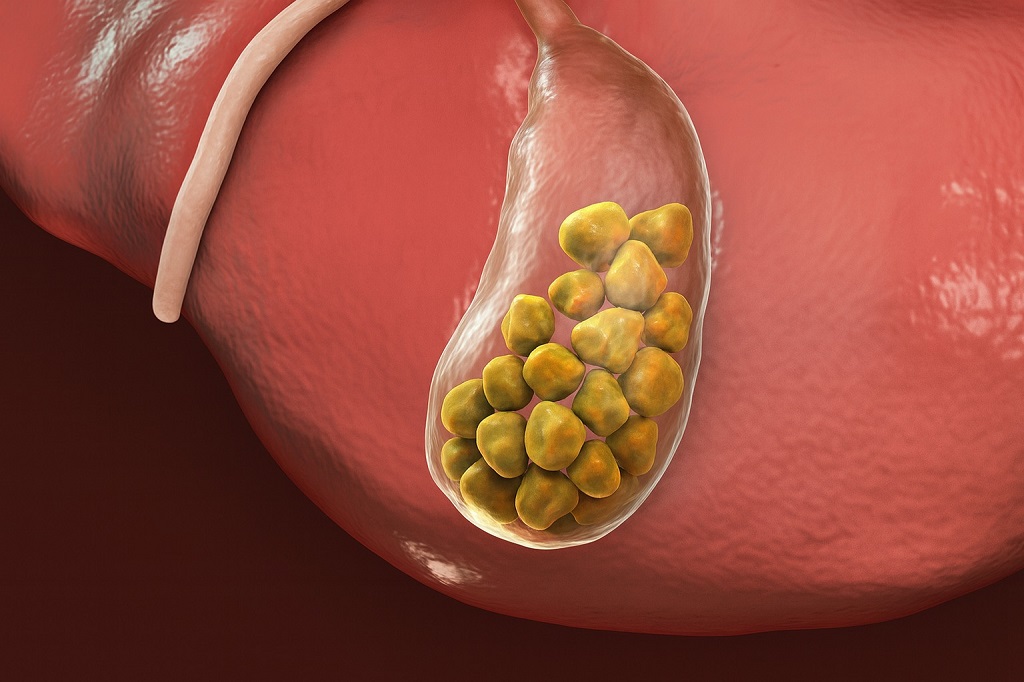
Žučni kamenac je čest uzrok akutnog pankreatitisa, posebno kod žena starijih od 40 godina.
Kada se kamenac pomeri iz žučne kese i uđe u zajednički kanal sa pankreasom, može da blokira izlaz pankreasnih enzima. Rezultat je taloženje enzima unutar pankreasa i razvoj upale.
Ovo stanje se zove bilijarni pankreatitis i predstavlja hitno medicinsko stanje. Ako se ne prepozna i ne tretira pravovremeno (najčešće endoskopski ili hirurški), može izazvati trajno oštećenje pankreasa i žučnih puteva.
Znak koji može ukazivati na žučni kamenac je bol u desnom gornjem kvadrantu stomaka koji počinje naglo nakon masnog obroka, često u kombinaciji sa žuticom, tamnim urinom i svetlom stolicom.
Alkohol i masna hrana – faktori koji provociraju i pogoršavaju stanje
Konzumacija alkohola, čak i u umerenim količinama kod osetljivih osoba, može izazvati inflamatorni odgovor pankreasa.
Alkohol direktno utiče na ćelije pankreasa, oštećujući ih i povećavajući rizik od aktivacije enzima unutar same žlezde.
Masna hrana takođe predstavlja opterećenje, jer zahteva pojačano lučenje enzima, što dodatno „forsira“ pankreas.
Upravo ova kombinacija – masna hrana + alkohol, predstavlja najčešći okidač za početak akutnog pankreatitisa kod osoba bez prethodnih tegoba.
Ako primetite da bol nastaje nakon konzumiranja specifičnih obroka, to može biti prvi signal da pankreas šalje upozorenje. Eliminacija ovih faktora može u ranoj fazi sprečiti ozbiljnije posledice.
Genetske i autoimune bolesti – ređi, ali važni uzroci
Pored ovih pomenutih,, postoje i ređi uzroci problema sa pankreasom, poput naslednih oblika pankreatitisa (mutacije gena PRSS1, SPINK1, CFTR) ili autoimunog pankreatitisa, gde imuni sistem greškom napada pankreas.
Ove forme često dovode do hroničnog oštećenja sa sporim, ali stalnim pogoršanjem funkcije.
Kod mlađih osoba, hronični bol posle jela bez očiglednog uzroka može ukazivati na neko od ovih stanja. Tačna dijagnoza u ovom slučaju zahteva dodatne imunološke i genetske testove, ali je važna jer se terapija može značajno razlikovati.
Svi ovi uzroci – bilo da su akutni, hronični, funkcionalni ili povezani sa načinom života imaju zajedničku tačku: zahtevaju tačnu dijagnozu i dosledno praćenje.
Kako prepoznati bol u pankreasu?
Jedan od glavnih razloga zašto problemi sa pankreasom ostaju neprepoznati jeste to što simptomi nisu uvek jasni i mogu podsećati na druge digestivne smetnje.
Pritom, mnogi pacijenti se javljaju lekaru tek kad bol postane neizdrživ ili kad se pojave komplikacije.
Zato je važno znati kako izgleda bol koji dolazi iz pankreasa, gde se tačno oseća, koji simptomi ga prate i kako ga razlikovati od drugih stomačnih tegoba.
Tipična lokacija i priroda bola
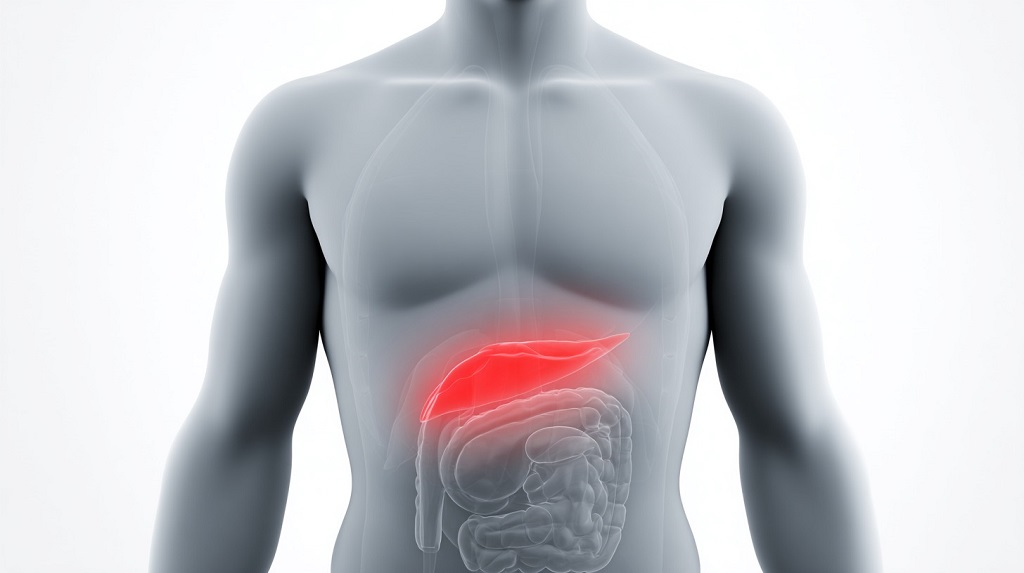
Bol koji potiče iz pankreasa najčešće se oseća u gornjem delu stomaka, u takozvanom epigastrijumu – odmah ispod grudne kosti, između rebara. Može biti blago pomeren ulevo, a karakteristično je to što se širi prema leđima, najčešće u vidu pojasa ili direktno ispod lopatica.
Pacijenti ga opisuju kao:
- stalan, tup bol
- osećaj pritiska, „težine“ u stomaku
- probadajući bol koji se širi ka leđima
U težim slučajevima, bol je toliko jak da osoba ne može da pronađe udoban položaj, pa često instinktivno sedi nagnuta unapred, jer to donekle olakšava tegobe.
Ova šablonska lokalizacija i priroda bola jedan je od najvažnijih kliničkih pokazatelja da je pankreas u pitanju, a ne želudac, žuč ili mišići.
Prateći simptomi
Bol u pankreasu retko dolazi sam. Najčešće ga prate mučnina, povraćanje, slab apetit, a u ozbiljnijim slučajevima i povišena telesna temperatura. Ove tegobe se često pogoršavaju nakon jela, naročito nakon konzumacije masne i začinjene hrane.
Kod hroničnog pankreatitisa mogu se javiti i:
- gubitak telesne mase uprkos normalnom unosu hrane
- masna, svetla stolica, kao znak da enzimi pankreasa ne razlažu masti
- često podrigivanje i gasovi
U težim oblicima, kada pankreas više ne može da proizvodi dovoljno insulina, dolazi i do poremećaja šećera u krvi, što može da izazove vrtoglavicu, pojačanu žeđ i umor.
U kliničkoj praksi, kod pacijenata koji se jave lekaru zbog „bolova u želucu” koji se pogoršavaju nakon jela, ne reaguje na antacide, a ima i mučninu, odmah se sumnja na pankreas. Povišene vrednosti amilaze i lipaze u krvi potvrđuju tu sumnju.
Razlike u bolu – želudac vs pankreas
Ova razlika je ključna, jer mnogo ljudi pomisli da ih „želudac boli“, i samostalno uzima lekove za kiselinu, bez efekta.
Evo nekoliko konkretnih pokazatelja koji vam mogu pomoći da razlikujete ova dva tipa bola:
| Karakteristika | Želudačni bol | Pankreasni bol |
| Lokacija | Sredina stomaka, iznad pupka | Gornji stomak, ispod grudne kosti, često ulevo |
| Vreme javljanja | Na prazan stomak, ublažava se hranom | Nakon jela, naročito masnog |
| Reakcija na antacide | Poboljšanje | Bez efekta |
| Širenje bola | Retko | Često ka leđima |
| Trajanje bola | Uglavnom kraće, epizodno | Može trajati satima ili danima, posebno kod hronične forme |
Bol u pankreasu ne mora da bude dramatičan, ali je uvek značajan i treba ga proveriti. Razumevanje ovih nijansi bola i razlikovanje lokacije, može vam pomoći da ranije reagujete i sprečite komplikacije.
Kada treba da se javite lekaru?
Naši ljudi često znaju da zanemaruju znake svog tela i da zbog nedostatka vremena, sporog zdravstvenog sistema ili pak, nedovoljne svesti, samo čekaju da tegoba prođe „sama od sebe”.
Izuzetno je važno da znate da, kada je pankreas u pitanju, svako odlaganje može povećati rizik od komplikacija.
Postoje jasni pokazatelji da je vreme da potražite stručnu pomoć, zato što su rana dijagnostika i odgovarajući tretman ključni za očuvanje funkcije pankreasa i sprečavanje težih posledica.
Znaci hitnog stanja – kada ne treba čekati?
Postoje simptomi koji ukazuju na mogući akutni pankreatitis ili drugo ozbiljno stanje i koji zahtevaju momentalno javljanje u hitnu pomoć ili posetu lekaru opšte prakse.

1. Iznenadan, jak bol u gornjem delu stomaka koji traje duže od 30 minuta:
Bol je često toliko intenzivan da ometa normalno funkcionisanje, širi se ka leđima i ne prolazi ni kada legnete, sednete, niti kada uzimate lekove protiv bolova. Ako je bol stalan, progresivan i intenzivan, to je znak da je potrebna hitna procena.
2. Mučnina i povraćanje koje ne prestaje:
Povraćanje koje se ponavlja više puta tokom dana i ne donosi olakšanje može ukazivati na poremećaj varenja usled pankreatitisa. Uz jak bol, ovo je razlog za hitnu dijagnostiku i praćenje u bolnici.
3. Povišena telesna temperatura (preko 38°C) uz bol u stomaku:
Pankreatitis, pogotovo ako je praćen infekcijom, može izazvati sistemsku reakciju organizma. Temperatura uz bol je jasan znak da telo ne može da se izbori samo i da mu je potrebna pomoć.
4. Žutilo kože i beonjača – ikterus:
Ovo je simptom koji ukazuje na to da je žučni kanal blokiran, najčešće zbog kamenca, što može dovesti do tzv. bilijarnog pankreatitisa – urgentnog stanja koje se leči isključivo u bolnici.
5. Pad krvnog pritiska, vrtoglavica, konfuzija:
Ako se uz bol jave i znaci slabosti, malaksalosti, zbunjenosti ili osećaj da ćete izgubiti svest – to može biti posledica sistemskog zapaljenja i poremećaja cirkulacije. Neophodna je brza medicinska intervencija.
Kada bol postaje hroničan problem
Neki simptomi nisu hitni, ali su jasan znak da pankreas vremenom gubi funkciju i da je potrebno zakazati pregled kod gastroenterologa.

1. Ponavljajući bol u gornjem stomaku koji se javlja posle jela
Ako osećate bol svaki put kada jedete i to se dešava duže od dve nedelje, potrebno je da se ispita funkcija pankreasa. Ponavljanje bola je često znak da se upalni proces vraća ili da se razvija hronično oštećenje.
2. Gubitak apetita i neobjašnjiv pad telesne mase
Kada pankreas ne proizvodi dovoljno enzima, telo ne može da iskoristi hranljive materije iz hrane. Rezultat je neplanirani gubitak težine, čak i ako jedete redovno. Ovaj simptom ne treba pripisivati stresu ili dijeti bez prethodnih analiza.
3. Masna, lepljiva stolica svetlije boje
Ovo je znak da pankreas ne luči dovoljno enzima za razgradnju masti. Stolica ostaje „masna“, pliva po vodi i teško se ispira. Ova pojava je važan dijagnostički trag i zahteva dodatno ispitivanje.
4. Učestale digestivne tegobe bez jasnog uzroka
Nadimanje, gasovi, podrigivanje i nelagodnost u gornjem delu stomaka mogu biti posledica smanjene funkcije pankreasa. Ako se ove tegobe dešavaju nezavisno od unosa specifičnih namirnica i postaju sve učestalije, obratite se lekaru.
Kada postoje faktori rizika za bolesti pankreasa
Čak i ako trenutno nemate izražene tegobe, postoje situacije kada je preventivni pregled opravdan.
1. Dugogodišnja konzumacija alkohola
Alkohol je najčešći uzrok hroničnog pankreatitisa. Ako pijete redovno, čak i u manjim količinama, savetuje se da jednom godišnje proverite funkciju pankreasa – posebno ako ste primetili da obroci izazivaju nelagodnost ili promene u varenju.
2. Porodična istorija bolesti pankreasa
Ako u porodici imate slučajeve hroničnog pankreatitisa, dijabetesa tipa 3c ili tumora pankreasa, postoji veći rizik da i vi razvijete slične probleme. Redovno praćenje funkcije pankreasa može pomoći u ranom otkrivanju poremećaja.
3. Ranije epizode akutnog pankreatitisa
Svaki prethodni napad povećava rizik za razvoj hronične forme bolesti. Ako ste već imali dijagnozu, važno je da radite redovne kontrole kako bi se pratilo da li pankreas zadržava svoju funkciju.
Kome da se obratite i šta da očekujete od pregleda
Ako imate bilo koji od gore navedenih simptoma, prvo se obraćate lekaru opšte prakse, koji vas po potrebi upućuje kod gastroenterologa. Tok pregleda može da uključuje:
- Krvne analize – amilaza, lipaza, glukoza, bilirubin
- Ultrazvuk abdomena – za procenu pankreasa, žučne kese, jetre
- CT ili MR abdomena – ako su simptomi izraženiji ili rezultati laboratorije nejasni
- Testovi na enzime u stolici – kod sumnje na malapsorpciju
Svi ovi koraci su rutinski, bezbedni i dostupni u većini zdravstvenih ustanova.
Dijagnostika i analiza pankreasa
Kada postoji sumnja da bol potiče iz pankreasa, nije dovoljno osloniti se samo na simptome. Klinička slika može da zavara, pa je zato precizna i detaljna dijagnostika ključni deo svakog daljeg koraka.
Provera funkcije pankreasa se radi u nekoliko nivoa: laboratorijski, putem snimanja i kroz specijalistički uvid gastroenterologa.

Laboratorijske analize
Laboratorijske analize su prvi korak kada se sumnja na bolest pankreasa. Najčešće se ispituju specifični enzimi i parametri koji ukazuju na zapaljenje, oštećenje funkcije i eventualne komplikacije.
- Amilaza i lipaza – Ovo su osnovni pankreasni enzimi koji se značajno povećavaju kod akutnog pankreatitisa. Lipaza se smatra specifičnijim markerom jer se zadržava duže u cirkulaciji. Ako su njihove vrednosti višestruko povišene, vrlo je verovatno da se radi o upali pankreasa.
- CRP (C-reaktivni protein) i leukociti – Ovi parametri ukazuju na prisustvo zapaljenja. Povišeni CRP može ukazivati na ozbiljniji tok bolesti i potrebu za hospitalizacijom.
- Glikemija (šećer u krvi) – Pošto pankreas reguliše lučenje insulina, njegov poremećaj često dovodi do promene nivoa šećera, naročito kod hronične disfunkcije pankreasa.
- Enzimi jetre i bilirubin – Kada pankreatitis ima bilijarni uzrok, vrednosti ovih parametara mogu biti povišene i pomoći u razlikovanju uzroka.
- Trigliceridi i kalcijum – Povišeni trigliceridi mogu biti uzrok pankreatitisa, dok niska vrednost kalcijuma može ukazivati na teži oblik bolesti.
Ove analize se rade iz venske krvi i mogu se dobiti u roku od nekoliko sati. Na osnovu njihovih rezultata donosi se odluka o daljim dijagnostičkim koracima.
Ultrazvuk i skener abdomena
Snimanja abdomena predstavljaju ključnu dopunu laboratorijskim analizama. Njihova uloga je da prikažu strukturu pankreasa, otkriju eventualne promene i isključe druge uzroke bola u stomaku.
- Ultrazvuk abdomena – Ovo je prva, dostupna i neinvazivna metoda. Pomoću ultrazvuka se mogu uočiti povećanje pankreasa, prisustvo pseudocista, kao i stanje žučne kese i jetre. Mada nije idealan za detaljnu procenu pankreasa (zbog duboke pozicije i gasova u crevima), ultrazvuk daje korisne inicijalne informacije.
- CT (skener) abdomena sa kontrastom – Ovo je zlatni standard za procenu pankreatitisa, posebno kod sumnje na komplikacije poput nekroze, apscesa ili pseudocisti. CT može precizno prikazati veličinu, oblik, promene u tkivu i povezanost sa okolnim strukturama.
- MRCP (magnetna rezonanca žučnih puteva i pankreasnog kanala) – Ova metoda se koristi kada postoji sumnja na zapušenje kanala, anomalije u građi pankreasnog sistema ili bilijarni uzrok tegoba. Ne koristi zračenje i daje vrlo precizne informacije o mekim tkivima.
U zavisnosti od simptoma i rezultata, lekar može odlučiti da se urade i dodatni testovi – kao što su endoskopski ultrazvuk (EUS) ili ERCP (endoskopska retrogradna kolangiopankreatografija), koji su invazivniji, ali dijagnostički i terapijski veoma efikasni.
Uloga gastroenterologa
Gastroenterolog je lekar specijalista za bolesti digestivnog sistema i osoba koja vodi celu dijagnostiku i lečenje kada se sumnja na bolest pankreasa. Njegova uloga nije samo u postavljanju dijagnoze, već i u:
- Tumačenju laboratorijskih i radioloških nalaza – Gastroenterolog zna kako da poveže nalaze sa kliničkom slikom pacijenta. To znači da neće posmatrati izolovane brojeve, već će ih interpretirati u kontekstu simptoma.
- Procenjivanju potrebe za dodatnim ispitivanjima – Kada osnovna dijagnostika nije dovoljna ili daje nejasne rezultate, gastroenterolog odlučuje koje dalje metode treba koristiti.
- Postavljanju dijagnoze i plana terapije – On određuje terapiju, nadzire tok lečenja i prilagođava tretman u skladu sa razvojem stanja.
- Dugoročnom praćenju pacijenata sa hroničnim oblicima bolesti – Pankreatitis, posebno hronični, zahteva stalno praćenje i prilagođavanje terapije, kao i savetovanje o ishrani i načinu života.
Mogućnosti lečenja i saveti za oporavak
Nakon postavljanja dijagnoze, lečenje bolesti pankreasa zavisi od tipa, uzroka, težine simptoma i postojanja komplikacija.
Dobra vest je da većina blažih oblika može da se leči bez hirurgije, uz kombinaciju terapije, pravilne ishrane i promene navika.
Medikamentozna terapija
Terapija lekovima zavisi od težine bolesti i njenog uzroka. Glavni ciljevi su ublažavanje simptoma, kontrola upale i obnavljanje funkcije pankreasa.
- Analgetici i antispazmodici – Koriste se za kontrolu bola, koji može biti vrlo intenzivan. Kod težih oblika bolesti primenjuju se i jači lekovi, ponekad u bolničkim uslovima.
- Enzimi pankreasa (pankreatin) – Ukoliko se radi o hroničnom pankreatitisu, pankreas često ne može da luči dovoljno enzima za varenje. Enzimi u obliku tableta se uzimaju uz obroke, kako bi pomogli u razgradnji hrane i sprečili gubitak težine.
- Antibiotici – U slučaju komplikacija, recimo infekcija pseudociste ili abscesa, prepisuju se ciljani antibiotici.
- Insulin ili lekovi za šećer – Ako pankreas izgubi sposobnost regulacije glukoze, potrebno je uvesti terapiju za kontrolu šećera u krvi.
Ishrana kod problema sa pankreasom
Ishrana je centralni deo terapije. Bez nje, lekovi ne mogu da postignu pun efekat. Osnovna pravila uključuju:
- Smanjen unos masti – Pankreas se najviše opterećuje pri varenju masne hrane. Zato se savetuje izbegavanje pržene, masne, teške hrane i umesto toga uvođenje kuvanih, pečenih i lako svarljivih obroka.
- Manji, češći obroci – Umesto tri velika, preporučuje se pet do šest manjih obroka dnevno. To olakšava varenje i smanjuje stres na pankreas.
- Unos proteina i ugljenih hidrata – Treba ih uzimati u uravnoteženim količinama, uz konsultaciju sa nutricionistom ili lekarom.
- Potpuno izbegavanje alkohola i cigareta – Alkohol je poznat kao jedan od glavnih uzroka pankreatitisa, a pušenje dodatno pogoršava tok bolesti i povećava rizik od malignih promena.
Dugoročno, ishrana treba da bude individualno prilagođena, u skladu sa laboratorijskim nalazima i digestivnim kapacitetom organizma.
Promene životnog stila
- Prestanak konzumacije alkohola – Ovo nije preporuka, već obaveza. Čak i male količine mogu ponovo pokrenuti upalu i dovesti do ozbiljnih posledica.
- Uvođenje umerene fizičke aktivnosti – Redovno kretanje poboljšava cirkulaciju, pomaže u održavanju telesne težine i doprinosi boljoj kontroli šećera u krvi.
- Upravljanje stresom – Dugotrajan stres negativno utiče na ceo digestivni sistem, uključujući pankreas. Tehnike disanja, psihološko savetovanje i rad na rutini mogu pomoći u stabilizaciji stanja.
- Redovne kontrole i praćenje stanja – Hronični problemi sa pankreasom zahtevaju dugoročno praćenje. Redovni pregledi kod gastroenterologa i laboratorijske analize pomažu u pravovremenom reagovanju na promene.
Oporavak pankreasa je proces koji traje, ali je moguć, ako se postupa dosledno i odgovorno.
Lekovi pomažu da se simptomi kontrolišu, ali bez odgovarajuće ishrane i promena životnih navika, nema potpunog oporavka.
Bol u pankreasu posle jela – signal koji telo nikad ne šalje bez razloga

Bol u pankreasu posle jela neće proći sam od sebe i vraćaće se, dokle god ga ignorišete i ne posvetite mu pažnju.
Njegova pojava je direktna poruka da se nešto u vašem digestivnom sistemu menja. Ako se ignorise, može dovesti do ozbiljnih posledica poput trajnog oštećenja funkcije pankreasa.
Ono što mnogi ne znaju jeste da pankreas ima sposobnost regeneracije – ali samo ako se na vreme prepozna i ukloni uzrok stresa na ovu žlezdu. Zato su odgovornost, ozbiljnost, pravovremena reakcija i rana dijagnoza najvažnija forma prevencije.
Ako ste se prepoznali u bilo kom delu teksta, ne pokušavajte da sami zaključite od čega bolujete.
Sledeći korak je poziv ili odlazak do ambulante, jer put od lekara opšte prakse do konačne dijagnostike u zdravstvenom sistemu u Srbiji može biti veoma dug i naporan.
Zato, ako vas boli, nema više vremena za čekanje.